DIREITOS AUTORAIS
IMPORTANTE = É essencial que todos saibam que não detenho autoria dos textos, vídeos, links, apostilas ou quaisquer outros materiais publicados nessa página. Meu intuito maior foi fazer uma coletânea de assuntos de qualidade para estudo e condensá-los em um único lugar da internet para maior facilidade dos estudantes, principalmente aqueles com problemas de foco, assim como eu. Recomendo que todos os seguidores e frequentadores do site visitem os canais aqui explicitados para maior aprofundamento de conhecimentos. Procurei postar aqui os melhores conteúdos publicados na web.
NÃO DEIXE DE VISITAR O SITE SUCESSOR DESTE
O QUE É RADIOLOGIA?

A PROFISSÃO DE TÉCNICO EM RADIOLOGIA: SAIBA MAIS SOBRE SUA CARREIRA
quinta-feira, 14 de outubro de 2010
441) LEGISLAÇÃO APLICADA AO SUS - EVOLUÇÃO HISTÓRICA; PRINCÍPIOS E DIRETRIZES
Aparelho para Radiografia I

O QUE É RADIOGRAFIA ?
Os exames radiográficos utilizam raios-X; neste, o feixe de raios-X, transmitido através do paciente, impressiona o filme radiográfico, o qual, uma vez revelado, proporciona uma imagem que permite distinguir estruturas e tecidos com propriedades diferenciadas. Durante o exame radiográfico os raios-X interagem com os tecidos através do efeito fotoelétrico e Compton. Em relação à probabilidade de ocorrência destes efeitos, obtêm-se imagens radiográficas que, mostram tonalidades de cor cinza bem diferenciadas; conforme a densidade, tudo o que está dentro do corpo surge em uma cor diferente numa radiografia. Nos ossos, a radiografia acusa fraturas, tumores, distúrbios de crescimento e postura. Nos pulmões, pode flagrar da pneumonia ao câncer. Em casos de ferimento com armas de fogo, ela é capaz de localizar onde foi parar o projétil dentro do corpo. Para os dentistas, é um recurso fundamental para apontar as cáries. Na densitometria óssea, os raios-X detectam a falta de mineral nos ossos e podem acusar a osteoporose, comum em mulheres após a menopausa. Na radiografia contrastada, é possível diferenciar tecidos com características bem similares, tais como os músculos e os vasos sangüíneos, através do uso de substâncias de elevado número atômico (Iodo ou o Bário). Ainda, os raios-X possibilitaram o surgimento de exames como a tomografia axial computadorizada (TAC) que, com ajuda do computador, é capaz de fornecer imagens em vários planos, de forma rápida e precisa, utilizando quantidades mínimas de radiação.
Aparelho para Ecografia ou Ultra-Sonografia II

O QUE É ECOGRAFIA OU ULTRASSONOGRAFIA ?
A ultrassonografia, ou ecografia, é um método diagnóstico que aproveita o eco produzido pelo som para ver em tempo real as reflexões produzidas pelas estruturas e órgãos do organismo. Os aparelhos de ultra-som em geral utilizam uma freqüência variada dependendo do tipo de transdutor, desde 2 até 14 MHz, emitindo através de uma fonte de cristal piezo elétrico que fica em contato com a pele e recebendo os ecos gerados, que são interpretados através da computação gráfica. Quanto maior a frequência maior a resolução obtida. Conforme a densidade e composição das estruturas a atenuação e mudança de fase dos sinais emitidos varia, sendo possível a tradução em uma escala de cinza, que formará a imagem dos órgãos internos.
A ultrassonografia permite também, através do efeito Doppler, se conhecer o sentido e a velocidade de fluxos sanguíneos. Por não utilizar radiação ionizante, como na radiografia e na tomografia computadorizada, é um método inócuo, barato e ideal para avaliar gestantes e mulheres em idade procriativa.
A ultrassonografia é um dos métodos de diagnóstico por imagem mais versáteis e oblíquos, de aplicação relativamente simples e com baixo custo operacional. A partir dos últimos vinte anos do século XX, o desenvolvimento tecnológico transformou esse método em um instrumento poderoso de investigação médica dirigida, exigindo treinamento constante e uma conduta participativa do usuário.
CARACTERÍSTICAS:
Esta modalidade de diagnóstico por imagem apresenta características próprias:
-É um método não invasivo ou minimamente invasivo.
-Apresenta a anatomia em imagens seccionais ou tridimensionais, que podem se adquiridas em qualquer orientação espacial.
-Não possui efeitos nocivos significativos dentro das especificações de uso diagnostico na medicina.
-Não utiliza radiação ionizante.
-Possibilita o estudo não invasivo da hemodinâmica corporal através do efeito Doppler.
-Permite a aquisição de imagens dinâmicas, em tempo real, possibilitando estudos do movimento das estruturas corporais. O método ultra-sonográfico baseia-se no fenômeno de interação de som e tecidos, ou seja, a partir da transmissão de onda sonora pelo meio, observamos as propriedades mecânicas dos tecidos. Assim, torna-se necessário o conhecimento dos fundamentos físicos e tecnológicos envolvidos na formação das imagens do modo pelo qual os sinais obtidos por essa técnica são detectados, caracterizados e analisados corretamente, propiciando uma interpretação diagnóstica correta.
Além disso, o desenvolvimento contínuo de novas técnicas, a saber: o mapeamento Doppler, os meios de contraste, os sistemas de processamento de imagens em 3D, as imagens de harmônicas e a elastometria exigem um conhecimento ainda mais amplo dos fenômenos físicos.
A ultrassonografia pode contribuir como auxílio no diagnóstico médico e veterinário, sendo sua aplicação mais ampla atualmente em seres humanos. Pode acompanhar durante a gravidez o bebê desde seus primórdios ao nascimento, avaliando aspectos morfofuncionais. Permite ainda a orientação de processos invasivos mesmo antes do nascimento. Interage e auxilia a todas as demais especialidades médicas e cada vez mais firma-se como um dos pilares do diagnóstico médico na atualidade.
Aparelho para Tomografia Computadorizada I
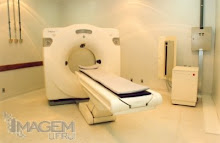
O QUE É TOMOGRAFIA COMPUTADORIZADA ?
A tomografia computadorizada ou computorizada (TC), originalmente apelidada tomografia axial computadorizada / computorizada (TAC), é um exame complementar de diagnóstico por imagem, que consiste numa imagem que representa uma secção ou "fatia" do corpo. É obtida através do processamento por computador de informação recolhida após expor o corpo a uma sucessão de raios X.
PRINCÍPIOS FÍSICOS:
A TC baseia-se nos mesmos princípios que a radiografia convencional, segundo os quais tecidos com diferente composição absorvem a radiação X de forma diferente. Ao serem atravessados por raios X, tecidos mais densos (como o fígado) ou com elementos mais pesados (como o cálcio presente nos ossos), absorvem mais radiação que tecidos menos densos (como o pulmão, que está cheio de ar).
Assim, uma TC indica a quantidade de radiação absorvida por cada parte do corpo analisada (radiodensidade), e traduz essas variações numa escala de cinzentos, produzindo uma imagem. Cada pixel da imagem corresponde à média da absorção dos tecidos nessa zona, expresso em unidades de Hounsfield (em homenagem ao criador da primeira máquina de TC).
PROCEDIMENTO:
Para obter uma TC, o paciente é colocado numa mesa que se desloca para o interior de um anel de cerca de 70 cm de diâmetro. À volta deste encontra-se uma ampola de Raios-X, num suporte circular designado gantry. Do lado oposto à ampola encontra-se o detector responsável por captar a radiação e transmitir essa informação ao computador ao qual está conectado. Nas máquinas sequenciais ou de terceira geração, durante o exame, o “gantry” descreve uma volta completa (360º) em torno do paciente, com a ampola a emitir raios X, que após atravessar o corpo do paciente são captados na outra extremidade pelo detector. Esses dados são então processados pelo computador, que analisa as variações de absorção ao longo da secção observada, e reconstrói esses dados sob a forma de uma imagem. A “mesa” avança então mais um pouco, repetindo-se o processo para obter uma nova imagem, alguns milímetros ou centímetros mais abaixo.Os equipamentos designados “helicoidais”, ou de quarta geração, descrevem uma hélice em torno do corpo do paciente, em vez de uma sucessão de círculos completo. Desta forma é obtida informação de uma forma contínua, permitindo, dentro de certos limites, reconstruir imagens de qualquer secção analisada, não se limitando, portanto aos "círculos" obtidos com as máquinas convencionais. Permitem também a utilização de doses menores de radiação, além de serem muito mais rápidas. A hélice é possível porque a mesa de pacientes, ao invés de ficar parada durante a aquisição, durante o corte, tal como ocorre na tomografia convencional, avança continuamente durante a realização dos cortes. Na tomografia convencional a mesa anda e pára a cada novo corte. Na helicoidal a mesa avança enquanto os cortes são realizados.Atualmente também é possível encontrar equipamentos denominados DUOSLICE, e MULTISLICE, ou seja, multicorte, que, após um disparo da ampola de raios x, fornecem múltiplas imagens. Podem possuir 2, 8, 16, 64 e até 128 canais, representando maior agilidade na execução do exame diagnostico. Há um modelo, inclusive, que conta com dois tubos de raios-x e dois detectores de 64 canais cada, o que se traduz em maior agilidade para aquisição de imagens cardíacas, de modo que não é necessário o uso de beta-bloqueadores. Permite também aquisições diferenciais, com tensões diferentes em cada um dos emissores, de modo a se obter, por subtração, realce de estruturas anatômicas.Com essa nova tecnologia é possível prover reconstruções 3D, MPR (MultiPlanarReconstrucion) ou até mesmo mensurar perfusões sanguíneas.
CARACTERÍSTICAS DAS IMAGENS TOMOGRÁFICAS:
Entre as características das imagens tomográficas destacam-se os pixeis, a matriz, o campo de visão (ou fov, “field of view”), a escala de cinza e as janelas.
O pixel é o menor ponto da imagem que pode ser obtido. Assim uma imagem é formada por certa quantidade de pixeis. O conjunto de pixeis está distribuído em colunas e linhas que formam a matriz. Quanto maior o número de pixeis numa matriz melhor é a sua resolução espacial, o que permite um melhor diferenciação espacial entre as estruturas. E apos processos de reconstrução matemática, obtemos o Voxel (unidade 3D) capaz de designar profundidade na imagem radiológica. O campo de visão (FOV) representa o tamanho máximo do objeto em estudo que ocupa a matriz, por exemplo, uma matriz pode ter 512 pixeis em colunas e 512 pixeis em linhas, e se o campo de visão for de 12 cm, cada pixel vai representar cerca de 0, 023 cm (12 cm/512). Assim para o estudo de estruturas delicadas como o ouvido interno o campo de visão é pequeno, como visto acima enquanto para o estudo do abdômen o campo de visão é maior, 50 cm (se tiver uma matriz de 512 x 512, então o tamanho da região que cada pixel representa vai ser cerca de quatro vezes maior, ou próximo de 1 mm). Não devemos esquecer que FOV grande representa perda de foco, e consequentemente radiação x secundaria.
Em relação às imagens, existe uma convenção para traduzir os valores de voltagem detectados em unidades digitais. Dessa forma, temos valores que variam de –1000, onde nenhuma voltagem é detectada: o objeto não absorveu praticamente nenhum dos fótons de Rx, e se comporta como o ar; ou um valor muito alto, algo como +1000 ou mais, caso poucos fótons cheguem ao detector: o objeto absorveu quase todos os fótons de RX. Essa escala onde –1000 é mais escuro, 0 é um cinza médio e +1000 (ou mais) é bem claro. Dessa forma quanto mais RX o objeto absorver, mais claro ele é na imagem. Outra vantagem é que esses valores são ajustados de acordo com os tecidos biológicos. A escala de cinza é formada por um grande espectro de representações de tonalidades entre branco, cinza e o preto. A escala de cinzas é que é responsável pelo brilho de imagem. Uma escala de cinzas foi criada especialmente para a tomografia computadorizada e sua unidade foi chamada de unidade Hounsfield (HU), em homenagem ao cientista que desenvolveu a tomografia computadorizada. Nesta escala temos o seguinte:
zero unidades Hounsfield (0 HU) é a água,
ar -1000 (HU),
osso de 300 a 350 HU;
gordura de –120 a -80 HU;
músculo de 50 a 55 HU.
As janelas são recursos computacionais que permitem que após a obtenção das imagens a escala de cinzas possa ser estreitada facilitando a diferenciação entre certas estruturas conforme a necessidade. Isto porque o olho humano tem a capacidade de diferenciar uma escala de cinzas de 10 a 60 tons (a maioria das pessoas distingue 20 diferentes tons), enquanto na tomografia no mínimo, como visto acima há 2000 tons. Entretanto, podem ser obtidos até 65536 tons – o que seria inútil se tivéssemos que apresentá-los ao mesmo tempo na imagem, já que não poderíamos distingui-los. A janela é na verdade uma forma de mostrar apenas uma faixa de tons de cinza que nos interessa, de forma a adaptar a nossa capacidade de visão aos dados obtidos pelo tomógrafo.
Numa janela define-se a abertura da mesma, ou seja, qual será o número máximo de tons de cinza entre o valor numérico em HU do branco e qual será o do preto. O nível é definido como o valor (em HU) da média da janela. O uso de diferentes janelas em tomografia permite, por exemplo, o estudo dos ossos com distinção entre a cortical e a medular óssea ou o estudo de partes moles com a distinção, por exemplo, no cérebro entre a substância branca e a cinzenta. A mesma imagem pode ser mostrada com diferentes ajustes da janela, de modo a mostrar diferentes estruturas de cada vez. Não é possível usar um só ajuste da janela para ver, por exemplo, detalhes ósseos e de tecido adiposo ao mesmo tempo. As imagens tomográficas podem ser obtidas em dois planos básicos: o plano axial (perpendicular ao maior eixo do corpo) e o plano coronal (paralelo a sutura coronal do crânio, ou seja, é uma visão frontal). Após obtidas as imagens, recursos computacionais podem permitir reconstruções no plano sagital (paralelo a sutura sagital do crânio) ou reconstruções tridimensionais.
Como na radiografia convencional o que está sendo analisado são diferenças de densidade, que podem ser medidas em unidades Hounsfield.
Para descrever diferenças de densidades entre dois tecidos é utilizada uma nomenclatura semelhante à utilizada na ultrassonografia: isoatenuante, hipoatenuante ou hiperatenuante. Isoatenuante é utilizada para atenuações tomográficas semelhantes. Hipoatenuantes para atenuações menores do que o tecido considerado padrão e hiperatenuante para atenuações maiores que o tecido padrão (geralmente o órgão que contém a lesão é considerado o tecido padrão, ou quando isto não se aplica, o centro da janela é considerado isoatenuante).
VANTAGENS E DESVANTAGENS:
VANTAGENS:
A principal vantagem da TC é que permite o estudo de "fatias" ou secções transversais do corpo humano vivo, ao contrário do que é dado pela radiologia convencional, que consiste na representação de todas as estruturas do corpo sobrepostas. É assim obtida uma imagem em que a percepção espacial é mais nítida. Outra vantagem consiste na maior distinção entre dois tecidos. A TC permite distinguir diferenças de densidade da ordem 0,5% entre tecidos, ao passo que na radiologia convencional este limiar situa-se nos 5%. Desta forma, é possível a detecção ou o estudo de anomalias que não seria possível senão através de métodos invasivos, sendo assim um exame complementar de diagnóstico de grande valor.
DESVANTAGENS:
Uma das principais desvantagens da TC é devida ao fato de utilizar radiação X. Esta tem um efeito negativo sobre o corpo humano, sobretudo pela capacidade de causar mutações genéticas, visível, sobretudo em células que se estejam a multiplicar rapidamente. Embora o risco de se desenvolverem anomalias seja baixo, é desaconselhada a realização de TCs em grávidas e em crianças, devendo ser ponderado com cuidado os riscos e os benefícios. Apesar da radiação ionizante X, o exame tornasse com o passar dos anos o principal metodo de diagnostico por imagem, para avaliação de estruturas anatômicas com densidade significativa. O custo do exame não é tão caro como outrora, se comparado ao raios x convencional. Oferecendo ao profissional medico um diagnostico rápido e cada vez mais confiável.
Aparelho para Densitometria Óssea I

O QUE É DENSITOMETRIA ÓSSEA ?
A Densitometria Óssea estabeleceu-se como o método mais moderno, aprimorado e inócuo para se medir a densidade mineral óssea e comparado com padrões para idade e sexo.
Essa é condição indispensável para o diagnóstico e tratamento da osteoporose e de outras possíveis doenças que possam atingir os ossos. Os aparelhos hoje utilizados conseguem aliar precisão e rapidez na execução dos exames, a exposição a radiação é baixa, tanto para o paciente como para o próprio técnico. O técnico do sexo feminino pode trabalhar mesmo estando grávida.
As partes mais afetadas na osteoporose são: o colo do fêmur, coluna, a pelve e o punho. As partes de interesse na obtenção das imagens para diagnóstico são o fêmur e a coluna vertebral.
Sabe-se que hoje a densitometria óssea é o único método para um diagnóstico seguro da avaliação da massa óssea e conseqüente predição do índice de fratura óssea.
Segundo a Organização Mundial de Saúde, OMS, a osteoporose é definida como doença caracterizada por baixa massa óssea e deterioração da micro-arquitetura do tecido ósseo.
É recomendado que se repita anualmente a densitometria óssea para que o médico controle o acompanhamento evolutivo da osteoporose.
O objetivo de se fazer uma densitometria óssea é avaliar o grau da osteoporose, indicar a probabilidade de fraturas e auxiliar no tratamento médico. O paciente não necessita de preparo especial e nem de jejum. O exame leva aproximadamente 15 minutos. A osteoporose pode ser controlada, desde que o médico possa precisar o real estado de saúde do paciente.
Aparelho para Mamografia I

O QUE É MAMOGRAFIA ?
A mamografia é um exame de diagnóstico por imagem, que tem como finalidade estudar o tecido mamário. Esse tipo de exame pode detectar um nódulo, mesmo que este ainda não seja palpável.
Para tanto é utilizado um equipamento que utiliza uma fonte de raios-x, para obtenção de imagens radiográficas do tecido mamário.
É o exame das mamas realizado com baixa dose de raios X em mulheres assintomáticas, ou seja, sem queixas nem sintomas de câncer mamário. A mama é comprimida rapidamente enquanto os raios x incidem sobre a mesma. Pode incomodar se for realizado quando as mamas estiverem dolorosas (por exemplo: antes da menstruação). Assim, deve ser feito cerca de uma semana após a menstruação. A imagem é interpretada por um radiologista especialmente treinado para identificar áreas de densidades anormais ou outras características suspeitas. O objetivo da mamografia é detectar o câncer enquanto ainda muito pequeno, ou seja, quando ele ainda não é palpável em um exame médico ou através do auto-exame realizado pela paciente. Descobertas precoces de cânceres mamários através da mamografia aumentam muito as chances de um tratamento bem-sucedido. Um exame anual de mamografia é recomendado para todas as mulheres acima de 40 anos. Resultados registrados pela American Câncer Society, em uma recente avaliação em oito clínicas escolhidas aleatoriamente, demonstraram que houve 18% menos mortes em decorrência de câncer mamário entre mulheres com 40 anos ou mais que haviam feito mamografia periodicamente. Os benefícios da mamografia quanto a uma descoberta precoce e a possibilidade do tratamento do câncer mamário são muito significativos, compensando o risco mínimo da radiação e o desconforto que algumas mulheres sentem durante o exame.
Aparelho de Ressonância Magnética I

O QUE É RESSONÂNCIA MAGNÉTICA ?
Ressonância magnética é uma técnica que permite determinar propriedades de uma substância através do correlacionamento da energia absorvida contra a frequência, na faixa de megahertz (MHz) do espectro eletromagnético, caracterizando-se como sendo uma espectroscopia. Usa as transições entre níveis de energia rotacionais dos núcleos componentes das espécies (átomos ou íons) contidas na amostra. Isso se dá necessariamente sob a influência de um campo magnético e sob a concomitante irradiação de ondas de rádio na faixa de frequências acima citada.
Em espectroscopia, o processo de ressonância magnética é similar aos demais. Pois também ocorre a absorção ressonante de energia eletromagnética, ocasionada pela transição entre níveis de energia rotacionais dos núcleos atômicos, níveis estes desdobrados em função do campo magnético através do efeito Zeeman anômalo.
Como o campo magnético efetivo sentido pelo núcleo é levemente afetado (perturbação essa geralmente medida em escala de partes por milhão) pelos débeis campos eletromagnéticos gerados pelos elétrons envolvidos nas ligações químicas (o chamado ambiente químico nas vizinhanças do núcleo em questão), cada núcleo responde diferentemente de acordo com sua localização no objeto em estudo, atuando assim como uma sonda sensível à estrutura onde se situa.
MAGNETISMO MACROSCÓPICO E MICROSCÓPICO:
O efeito da ressonância magnética nuclear fundamenta-se basicamente na absorção ressonante de energia eletromagnética na faixa de freqüências das ondas de rádio. Mais especificamente nas faixas de VHF.
Mas a condição primeira para absorção de energia por esse efeito é de que os núcleos em questão tenham momento angular diferente de zero.
Núcleos com momento angular igual a zero não tem momento magnético, o que é condição indispensável a apresentarem absorção de energia eletromagnéticas. Razão, aliás, pertinente a toda espectroscopia. A energia eletromagnéticas só pode ser absorvida se um ou mais momentos de multipolo do sistema passível de absorvê-la são não nulos, além do momento de ordem zero para eletricidade (equivalente à carga total). Para a maior parte das espectroscopias, a contribuição mais importante é aquela do momento de dipolo. Se esta contribuição variar com o tempo, devido a algum movimento ou fenômeno periódico do sistema (vibração, rotação, etc), a absorção de energia da onda eletromagnéticas de mesma freqüência (ou com freqüências múltiplas inteiras) pode acontecer. Um campo magnético macroscópico é denotado pela grandeza vetorial conhecida como indução magnética B (ver Equações de Maxwell). Esta é a grandeza observável nas escalas usuais de experiências, e no sistema SI é medida em Tesla, que é equivalente a Weber/m3.
Em nível microscópico, temos outra grandeza relacionada, o campo magnético H, que é o campo que se observa a nível microscópico. No sistema SI é medido em Ampere/m. Rigorosamente, núcleos não apresentam spin, mas sim momento angular (exceção feita somente ao núcleo do isótopo 1 do hidrogênio, que é constituído por um único próton). Embora o spin possa ser considerado um momento angular, por terem ambos as mesmas unidades e serem tratados por um formalismo matemático e físico semelhante, nem sempre o oposto ocorre. O spin é intrínseco, ao passo que objetos compostos tem momento angular extrínseco. Contudo, motivos históricos e continuado costume levaram a esse abuso de linguagem, tolerado e talvez tolerável em textos não rigorosos. Um motivo a mais de complicação é o fato de que a moderna física de partículas considerar que certas partículas, antes pensadas como elementares (e, portanto possuindo spin), sejam compostas (próton e nêutron compostos de quarks). Assim, fica um tanto impreciso o limite entre os casos onde se deva usar o termo spin e os casos onde se deva usar o termo momento angular.
Aparelho de Radioterapia I

O QUE É RADIOTERAPIA ?
Radioterapia é uma especialidade médica focada no tratamento oncológico utilizando radiação. Há duas maneiras de utilizar radiação contra o câncer:
Teleterapia: utiliza uma fonte externa de radiação com isótopos radioativos ou aceleradores lineares; e
Braquiterapia: que é o tratamento através de isótopos radioativos inseridos dentro do corpo do paciente onde será liberada a radiação ionizante.
RADIOTERAPIA EXTERNA:
É um tratamento de radioterapia em que o paciente recebe a radiação de uma fonte externa. Ou seja, a radiação que atinge o tumor é emitida por um aparelho fora do corpo do paciente. Nesse tipo de tratamento a radiação também atinge todas as estruturas (tecidos e órgãos) que estiverem no trajeto do tumor. Nesse caso, a fonte radioativa é colocada a uma distancia que varia de 1 cm a 1m da região a ser tratada. Os equipamentos utilizados na teleterapia podem ser quilovoltagem, de megavoltagem e de teleisotopoterapia.
EQUIPAMENTOS DE QUILOVOLTAGEM:
São tubos convencionais de raios X. A voltagem aplicada entre os eletrodos é no máximo de 250 kV. Por essa razão, esses equipamentos são usados principalmente no tratamento de câncer de pele. Nesse tratamento o paciente é submetido a doses de 300 rad (3Gy) até atingir um total de 6000 rad (60 Gy).
Nessa classe se situam os aceleradores de partículas como aceleradores lineares e bétatrons. Num caso típico em que os elétrons atingem uma energia de 22 MeV, a dose máxima devida a raios X ocorrerá entre 4 e 5 cm de profundidade, decresce para 83% a 10 cm e para 50% a 25 cm. Portanto na terapia de tumores nos órgãos mais profundos como pulmão, bexiga, próstata, útero, laringe, esôfago, etc.
BRAQUITERAPIA:
A Braquiterapia é uma forma de radioterapia na qual a fonte de radiação é colocada no interior ou próxima ao corpo do paciente. Materiais radioativos, geralmente pequenas cápsulas, são colocadas junto ao tumor liberando doses de radiação diretamente sobre ele, afetando ao mínimo os órgãos mais próximos e preservando os mais distantes da área do implante.
Aparelho de Hemodinâmica

O QUE É HEMODINÂMICA?
Um aparelho de hemodinâmica é um equipamento médico de alta tecnologia que utiliza raios-X para diagnosticar e tratar doenças cardiovasculares, vasculares e neurológicas, como infartos, aneurismas e obstruções. Ele funciona como um sistema de angiografia, posicionando-se sobre a mesa do paciente para guiar a inserção de cateteres e dispositivos através do sistema circulatório, permitindo a visualização em tempo real das artérias e veias. Como funciona: Posicionamento: O aparelho tem um formato em "C" que se ajusta sob a mesa de exames, permitindo diversas angulações para a aquisição de imagens. Aquisição de imagens: Emite raios-X controlados por um pedal para visualizar continuamente o fluxo sanguíneo (escopia) e gravar imagens estáticas e em vídeo. Visualização e diagnóstico: As imagens são exibidas em monitores, permitindo aos médicos identificar obstruções, aneurismas, má-formações e outras condições vasculares. Guiagem de procedimentos: O equipamento ajuda a guiar o posicionamento de fios-guia, cateteres e stents dentro do corpo do paciente para procedimentos de tratamento. Principais usos: Diagnóstico: Identifica e avalia a extensão de infartos, obstruções nas artérias (entupimentos), aneurismas, malformações congênitas e arritmias. Tratamento: Realiza cateterismos, angioplastias (com colocação de stents), arteriografias (para visualizar os vasos), e outros procedimentos menos invasivos para tratar doenças vasculares e neurológicas. Vantagens: Minimamente invasivo: É uma alternativa menos agressiva que a cirurgia convencional. Recuperação rápida: Os pacientes geralmente se recuperam mais rápido e têm um tempo menor de internação. Redução da radiação: Aparelhos modernos possuem softwares que diminuem a exposição do paciente e dos profissionais à radiação ionizante. Qualidade de imagem: Oferecem alta resolução e softwares de reconstrução tridimensional para melhor visualização das estruturas anatômicas.
IMPORTANTE - COMO ESTUDAR PARA CONCURSOS PÚBLICOS
Adendo I
Adendo II
Adendo III
LISTA DE SITES QUE INFORMAM SOBRE CONCURSOS PÚBLICOS. BOA SORTE A TODOS!!!!!!
PROGRAMA BÁSICO DE RADIOLOGIA PARA CONCURSOS PÚBLICOS - CONHECIMENTOS ESPECÍFICOS
· PRINCÍPIOS BÁSICOS DA FÍSICA DAS RADIAÇÕES.
· ELEMENTOS DE RADIOGRAFIA.
· FORMAÇÃO DA IMAGEM.
· RADIAÇÃO SECUNDÁRIA.
· ACESSÓRIOS DE UM APARELHO DE RAIOS X.
· COMPOSIÇÃO DOS FILMES RADIOGRÁFICOS
· CÂMARA CLARA E CÂMARA ESCURA.
· MANIPULAÇÃO DE QUÍMICOS: REVELADOR E FIXADOR, ÉCRANS, INTENSIFICADORES, CHASSIS, PROCEDIMENTOS DE FILMES RADIOGRÁFICOS.
· PROTEÇÃO RADIOLÓGICA.
· ANATOMIA HUMANA.
· TÉCNICAS RADIOGRÁFICAS.
· INCIDÊNCIA BÁSICA E ACESSÓRIA.
· CRÂNIO E FACE, MEMBROS SUPERIORES E INFERIORES, COLUNA VERTEBRAL, PELVE, TÓRAX, ABDOME E CUIDADOS NOS PROCEDIMENTOS RADIOGRÁFICOS.
· PROTOCOLO DE TOMOGRAFIA COMPUTADORIZADA.
· PROCEDIMENTOS PARA A REALIZAÇÃO DE EXAME EM RESSONÂNCIA MAGNÉTICA.
. NOÇÕES DE MAMOGRAFIA.
----------------------------
LEIS QUE REGEM A RADIOLOGIA
As ciências radiológicas no Brasil são regidas principalmente pela: Lei nº 7.394/1985 (que regula o exercício da profissão de técnico em radiologia); Decreto nº 92.790/1986 (que a regulamenta); A Anvisa estabelece requisitos sanitários através de resoluções como a RDC nº 611/2022 para garantir a segurança e qualidade em diagnósticos e intervenções. Já a Comissão Nacional de Energia Nuclear (CNEN) define normas de radioproteção, como a Norma CNEN NN 6.14/2023 para segurança pública. Principais Leis e Resoluções: - Lei nº 7.394/1985: Regula o exercício da profissão de técnico em radiologia, definindo as qualificações necessárias e as áreas de atuação (diagnóstico, radioterapia, radioisótopos, industrial e medicina nuclear); - Decreto nº 92.790/1986: Regulamenta a Lei nº 7.394/1985. - RDC nº 611/2022 (Anvisa): Estabelece os requisitos sanitários para radiologia diagnóstica ou intervencionista, regulando o controle de exposições médicas, ocupacionais e públicas. - Norma CNEN NN 6.14/2023: Define requisitos de radioproteção e segurança para a obtenção de imagens humanas para fins de segurança pública. Outras legislações importantes: - RDC nº 330/2019 (Anvisa): Foi revogada pela RDC 611/2022, mas estabeleceu requisitos de qualidade e segurança para serviços de radiologia e diagnóstico por imagem. - Norma Regulamentadora nº 32 (NR-32): Norma do Ministério do Trabalho e Emprego que estabelece diretrizes de segurança e saúde no trabalho em serviços de saúde, aplicável a áreas com radiação ionizante.
SUGESTÕES BIBLIOGRÁFICAS:
- BOISSON, Luis F. Apostila.
BONTRAGER. Tratado de Técnica Radiológica e Base Anatômica (KENNETH. L).
- KATZ, Douglas S. Segredo da Radiologia. Ed. Art. Mede.
- LUFKIM, Robert B. Manual de Ressonância Magnética. Ed. Guanabara Koogan.
- Legislação atualizada até a data da publicação do edital do concurso.

SITES PARCEIROS DO PORTAL RADIOLOGIA
- ANATOMIA HUMANA I
- ANATOMIA HUMANA II
- ANVISA
- CNEN
- CONCEITOS GERAIS DA RADIOLOGIA
- CONCURSOS PÚBLICOS ON LINE
- CONSELHO DE RADIOLOGIA
- CURSOS E EVENTOS DE RADIOLOGIA
- ESTUDO DO CORPO E PATOLOGIAS
- EXAMES CONTRASTADOS
- FUNCIONAMENTO DO CORPO HUMANO
- INCA - INSTITUTO DO CÂNCER
- LIVRARIA DE RADIOLOGIA
- PESQUISAS NA ÁREA DE SAÚDE
- PLAYMAGEM - SITE DO RADIOLOGISTA
- PREVENÇÃO DO CÂNCER DE MAMA
- RADIOLOGIA INDUSTRIAL
- RADIOLOGIA MÉDICA
- RADIOLOGIA SIMPLES
- RADIOLOGIA.COM
- TECNOLOGIAS LIGADAS À RADIOLOGIA
- TÓPICOS SOBRE BIOLOGIA
A I.A. NA RADIOLOGIA

A inteligência artificial (IA) na radiologia aumenta a precisão, velocidade e eficiência na interpretação de exames de imagem, como tomografias e ressonâncias. Ela automatiza tarefas repetitivas, auxilia na detecção precoce de doenças e na priorização de exames, e ajuda a agilizar a elaboração de laudos. A IA é uma ferramenta de apoio ao radiologista, e não um substituto, pois o profissional é essencial para a análise completa do caso, considerando histórico do paciente e outros fatores. Principais aplicações da IA na radiologia Detecção e classificação: Ajuda a identificar padrões sutis em imagens que podem indicar patologias, como tumores ou fraturas, em estágios iniciais. Priorização de exames: Classifica exames com achados importantes, permitindo que o radiologista priorize os casos mais urgentes em sua lista de trabalho. Agilidade no laudo: Auxilia na transcrição de voz para texto para a elaboração dos laudos e pode resumir rapidamente o histórico do paciente, economizando tempo do médico. Avaliação de exames complexos: É particularmente útil em exames mais complexos como tomografias, ressonâncias magnéticas e mamografias. Benefícios da IA na radiologia Diagnósticos mais precisos: Aumenta a capacidade de detecção de anormalidades. Redução do tempo de espera: Agiliza a entrega de resultados e a realização de diagnósticos. Maior produtividade: Permite que o radiologista foque em tarefas mais complexas, já que a IA lida com parte do trabalho repetitivo. Auxílio em áreas específicas: Oferece suporte em especialidades como oncologia e mastologia. Desafios e limitações Não substitui o radiologista: A IA é uma ferramenta de apoio. O radiologista é responsável por integrar as informações de IA com o quadro clínico completo do paciente para emitir o laudo final. Questões éticas e de segurança: A segurança dos dados do paciente e a validação científica dos algoritmos são desafios importantes a serem superados. Necessidade de dados robustos: A qualidade e a representatividade dos dados de treinamento são cruciais para a precisão da IA.
TOMÓGRAFO

TOMÓGRAFO ODONTOLÓGICO

RESSONADOR MAGNÉTICO

MAMÓGRAFO

DENSITÔMETRO

ARCO CIRÚRGICO

ULTRASSOM

ACELERADOR LINEAR










